Головокружение
«Неврология и нейрохирургия / Невролог (невропатолог)»
Вопрос №1029721 :: (18.10.2018 12:49) :: Ответов: 3; Комментариев: 6
|
Егор
Муж., 30 лет. Россия Одинцово |
Здравствуйте уважаемые доктора ! На протяжении четырех месяцев меня беспокоит головокружения в виде покачивания/пошатывания в разные стороны, проваливания вниз словно ходишь по мягкому полу, неустойчивость, иногда трудно удерживать равновесие, вибрация в ногах при наступлении на землю, все это сопровождается неприятным ощущением внутри головы которое сложно описать и усиливается при поворотах/наклонах спины и шеи а так же другими частями тела в меньшей степени. Иногда бывает как-будто бы отключается сознание на пол секунды. Все это происходит в любом положении тела и не прекращается ни на минуту. Такое ощущение что идет некая задержка сигнала от спины к внутреннему уху. Состояние не из приятных.Собственно говоря пройденные мною исследования и лечения результатов не дали. Вот что было сделано: общий анализ крови, мочи, сахар, гормоны щитовидной железы, узи щитовидки, брюшной полости , экг, флюорография, мрт головного мозга (3 тесла) без контрастирования с ангиографией сосудов и дуплексным сканированием экстракраниальных отделов магистральных артерий и вен шеи с функциональными пробами ( интракраниальные отделы не делал), рэг, рентген шейного и грудного отдела позвоночника.По заключению выявили хронический холецистит, панкреатит и гастрит, песок в почках, остеохондроз. Но ничего это не беспокоит кроме вышеперечисленных симптомов. Лекарства назначенные врачами не помогли ( Афобазол, глицин, адаптол, грандаксин, мексидол, ноопепт, фенибут) Врач мануальный терапии утверждает что у меня вертеобазилятная недостаточность, неврологи продолжают выписывать лекарствами и советуют сделать мрт головы через полгода, терапевт же не знает с чем это состояние может связано. Стрессовых состояний каких либо давно уже не было, лишь до того как появились эти симптомы. Что делать и как быть в моем случае !? Какие еще нужно сделать исследования? Может это рс или бас начинается так ? Стоит ли все-таки пройти мрт шейного отдела если узи сосудов не показывает ничего серьезного? К письму прикладываю заключение МРТ и узи шеи. Заранее благодарен за ответ https://d.radikal.ru/d27/1810/f0/a14b56481213.jpg https://c.radikal.ru/c40/1810/11/b9cdf736a1aa.jpg |
Независимый консультант. Онлайн-чат: https://t.me/kantuev
Здравствуйте!
Современные подходы к лечению доброкачественного параксизмально-позиционного головокружения (ДППГ) - являются, в основном, немедикаментозными. Это так называемые позиционные маневры, то есть серии последовательных изменений положения головы и туловища, с помощью которых пытаются загнать кристаллы в такую зону вестибулярного аппарата, откуда они уже не смогут перемещаться (зона мешочков), а значит, не будут провоцировать головокружение. В ходе проведения таких маневров возможно возникновение приступов ДППГ. Часть маневров может быть проведена самостоятельно, другие же можно выполнять только под контролем врача. Наиболее распространенными и эффективными в настоящее время считаются следующие позиционные маневры: 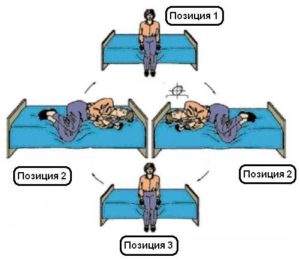   Маневр Лемперта. Он похож по технике проведения на маневр Эпли. При этом после поворачивания туловища пациента на бок, а головы здоровым ухом вниз, продолжают вращение туловища. То есть далее больной занимает позицию лежа на животе носом вниз, а потом – на больном боку больным ухом вниз. И в конце маневра больной вновь садится в исходное положение. В результате всех этих движений человек как бы вращается вокруг оси. После маневра Лемперта необходимо ограничить наклоны туловища в процессе жизнедеятельности и в первые сутки спать с приподнятым на 45°-60° изголовьем. Медикаментозное лечение ДППГ на сегодняшний день заключается в применении: вестибулолитических препаратов (Бетагистин, Вестибо, Бетасерк и другие); антигистаминных средств (Драмина, таблетки от укачивания); вазодилататоров (Циннаризин); растительных ноотропов (экстракт Гинкго билоба, Билобил, Танакан); противорвотных препаратов (Метоклопрамид, Церукал). Все эти препараты рекомендуется использовать в остром периоде тяжелых приступов ДППГ (сопровождающихся выраженным головокружением с рвотой). Затем рекомендуется прибегнуть к позиционным маневрам. Некоторые врачи наоборот говорят о неоправданности использования лекарственных средств при ДППГ, мотивируя это угнетением собственных механизмов компенсации вестибулярных нарушений, а также снижением эффекта от позиционных маневров на фоне приема медикаментов. Доказательная медицина пока не дает достоверных данных о применении лекарственных средств при ДППГ. Время создания: 18 Октября 2018 19:19 :: Тип участия: Прямая специальность
Оценок: 1
|
Врач-психиатр, психотерапевт - г. Донецк.
Здравствуйте, Егор! Как и после чего появились эти проблемы, что предшествовало их появлению?
Время создания: 18 Октября 2018 21:32 :: Тип участия: Прямая специальность
Оценок: 1
|
Врач-нейрохирург, кандидат медицинских наук, город Санкт-Петербург.
Осмотр невролога и психотерапевта.
Время создания: 29 Ноября 2018 12:08 :: Тип участия: Прямая специальность
Оценок: 0
|
Мнение зала


